Un control ginecologic de rutină poate arăta că totul pare în regulă, dar unele modificări ale celulelor colului uterin nu se văd „cu ochiul liber”. Aici ajută screeningul: depistează din timp schimbări care, în majoritatea cazurilor, se pot monitoriza sau trata înainte să apară probleme serioase. În rândurile de mai jos găsești explicații clare despre ce este testul, de ce mulți medici îl recomandă anual, cui i se potrivește și cum te pregătești. Articolul are scop informativ și nu înlocuiește consultul medical de specialitate.
Ce este testul Babeș-Papanicolau și ce depistează?
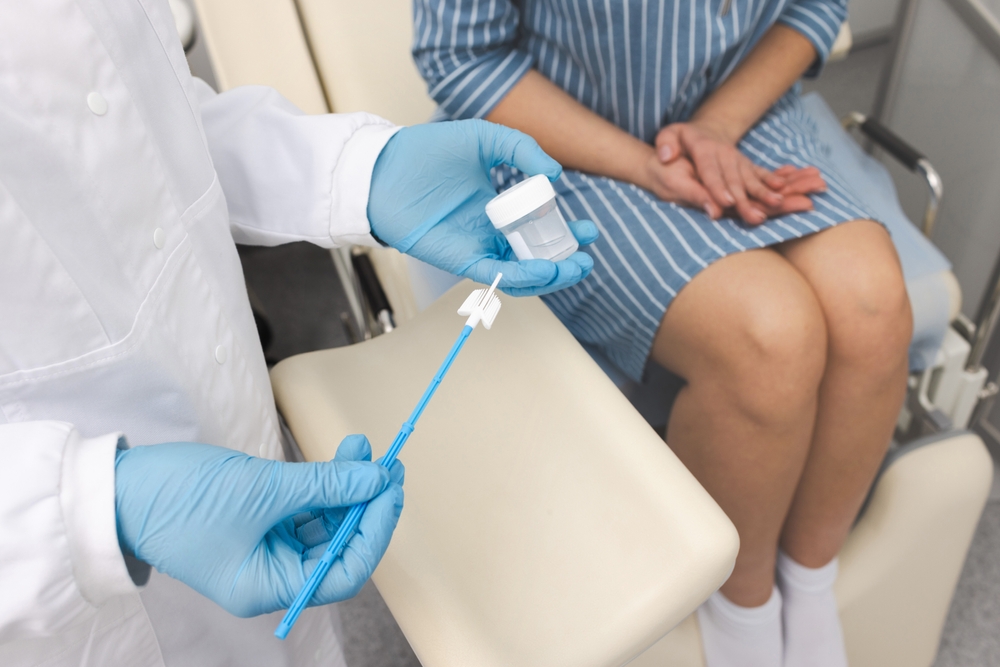
Testul Babeș‑Papanicolau presupune recoltarea unor celule de pe colul uterin, apoi analiza lor la laborator. Practic, medicul caută modificări celulare (adică schimbări în aspectul celulelor), nu stabilește direct un diagnostic de cancer.
Rezultatul poate indica, de exemplu:
- celule normale;
- inflamație (frecventă după o infecție vaginală sau cervicală);
- leziuni precanceroase (modificări care pot evolua în timp dacă rămân netratate);
- recomandarea de investigații suplimentare.
Un rezultat „modificat” nu înseamnă automat cancer. De multe ori, medicul repetă testul la un interval stabilit sau recomandă o examinare numită colposcopie (o evaluare atentă a colului uterin, cu un instrument optic).
De ce este recomandată efectuarea anuală a testului Papanicolau?
În majoritatea cazurilor, modificările de la nivelul colului uterin evoluează lent. Asta oferă timp pentru depistare și urmărire, dar doar dacă revii periodic la screening. Un test normal anul trecut nu exclude apariția unor schimbări între timp, mai ales dacă apar factori noi (o infecție persistentă, schimbări ale imunității, rezultate anterioare incerte).
Merită să te întrebi: „Dacă amân încă un an, îmi crește riscul să ratez o etapă ușor de gestionat?” Pentru rezultate stabile, medicul ține cont de istoricul tău și îți propune un ritm de testare potrivit.
Cum apare cancerul de col uterin și legătura cu HPV
Cea mai frecventă cauză asociată cancerului de col uterin rămâne infecția persistentă cu HPV (virusul papiloma uman). Multe persoane intră în contact cu HPV, iar organismul elimină infecția spontan, fără simptome. Totuși, unele tipuri cu risc înalt pot produce, în timp, modificări celulare.
Babeș‑Papanicolau nu „vede” virusul, ci efectele lui asupra celulelor. De aceea, chiar dacă te simți bine și nu ai semne supărătoare, screeningul are sens. Discută cu medicul și despre testarea HPV, dacă se potrivește vârstei și situației tale.
Cine ar trebui să efectueze acest test?
În practică, screeningul începe de obicei de la 21 de ani, iar medicul adaptează planul în funcție de istoricul personal. Merită să ceri o recomandare personalizată dacă:
- ai avut rezultate anormale în trecut;
- ai imunitatea scăzută (de exemplu, după anumite tratamente);
- ai simptome persistente (sângerări după contact sexual, dureri neobișnuite, secreții modificate).
Nu te autodiagnostica și nu începe tratamente pe cont propriu; stabilește pașii împreună cu medicul.
Ce să te aștepți la test: pași simpli
Recoltarea durează puțin. Poți simți presiune sau disconfort ușor, care trece rapid. Pentru o recoltare corectă, de obicei ajută să:
- eviți contactul sexual cu 24–48 de ore înainte;
- nu folosești ovule/geluri vaginale și nu faci spălături intravaginale în același interval;
- programezi testul în afara menstruației.
Dacă ai emoții sau durere la examinare, spune-i medicului; poate ajusta tehnica sau momentul recoltării.
Frecvența recomandată în funcție de vârstă și factori de risc
În multe situații uzuale, medicii recomandă testarea anuală între 21 și 65 de ani, însă frecvența diferă în funcție de rezultate, vârstă și asocierea cu testarea HPV. Urmează protocolul recomandat local și planul stabilit la consult.
Efecte adverse și contraindicații
Efectele neplăcute apar rar și includ, de obicei, o ușoară sângerare sau crampe discrete după recoltare. Anunță medicul dacă ai sângerări abundente, febră sau durere intensă.
În general, amânarea testului poate fi utilă dacă ai menstruație sau o infecție vaginală netratată. Medicul decide momentul potrivit, mai ales în sarcină sau după intervenții ginecologice recente.
Babeș‑Papanicolau urmărește modificările celulare de la nivelul colului uterin și ajută la depistarea timpurie, înainte să apară simptome. Programează-ți screeningul, cere medicului o recomandare de frecvență potrivită și discută fiecare rezultat în cabinet.